PATOLOGÍA DE CUELLO UTERINO.
Inflamaciones
Cervicitis
aguda y crónica. Prácticamente en todas las mujeres se puede
encontrar algún tipo de inflamación cervical, que suele tener poca importancia clínica.
Sin embargo, las infecciones por gonococos, clamidias, micoplasmas, y virus
herpes simple pueden producir una cervicitis aguda o crónica, y su
identificación es importante debido a su relación con la enfermedad del aparato
genital superior, las complicaciones durante el embarazo y la transmisión
sexual.
Pólipos endocervicales. Son crecimientos exofíticos benignos
que ocurren en el 2-5% de las mujeres adultas. Provocan una hemorragia vaginal
irregular. La mayoría de los pólipos se originan dentro del canal endocervical
y varían desde pequeños y sésiles hasta masas grandes, de unos 5cm, que pueden
sobresalir a través del orificio cervical. Todos son lesiones blandas, casi
mucoides, compuestas de un estroma fibrosomixomatoso que alberga glándulas
endocervicales secretoras de moco dilatadas, frecuentemente acompañadas de
inflamación.
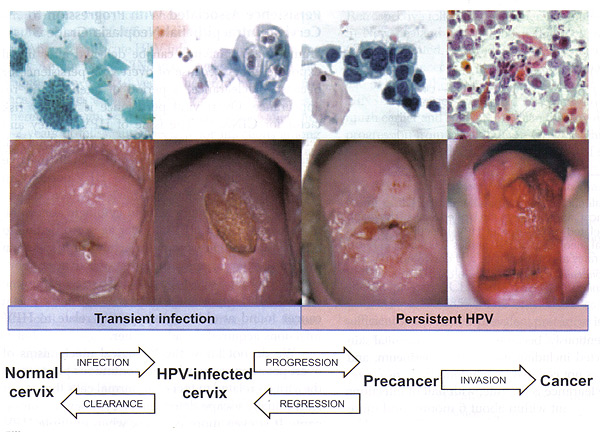
Neoplasias.
Neoplasia
intraepitelial cervical.
El diagnóstico de lesión
escamosa epitelial se basa en la identificación de atipía nuclear caracterizada
por agrandamiento nuclear, hipercromasia, presencia de gránulos de cromatina
groseros y variación del tamaño y la forma de los núcleos. Los cambios nucleares
se pueden acompañar de halos citoplasmáticos que indican alteración del
citoesqueleto antes de la liberación del virus hacia el medio ambiente. Las alteraciones
nucleares y el halo perinuclear son denominados atipia coilocítica.
Básicamente, se trataa de anomalías celulares y arquitectónicas que nacen en la zona de unión entre los epitelios escamoso y cilíndrico.

 |
Anatomía:
- Epitelio Cilíndrico
- Epitelio Escamoso
- Unión Escamocilíndrica
Anormalidades
1. Las alteraciones afectan solo el epitelio de superficie.
2. Perdida de la estratificación y polarizacion celular.
3. Ausencia de diferenciación y maduración.
4. Células escamosas con diferente tamaño, forma y relación núcleo-citoplasma.
5. Hipercromatismo e irregular distribución de la cromatina.
6. Aumento del numero de mitosis.
2. Perdida de la estratificación y polarizacion celular.
3. Ausencia de diferenciación y maduración.
4. Células escamosas con diferente tamaño, forma y relación núcleo-citoplasma.
5. Hipercromatismo e irregular distribución de la cromatina.
6. Aumento del numero de mitosis.
Nomenclatura
| Displasia. | NIC | Bethesda |
| Normal | Normal | Normal |
| Atípia benigna | Inflamatoria | Cambios celulares benignos, cambios reactivos por infección |
| Células atípicas | Atípia escamosa | Anomalías de células escamosas ASCUS |
| Displasia leve | NIC I | LIE de bajo grado, VPH, NIC I |
| Displasia moderada | NIC II | LIE de alto grado NIC II NIC III |
| Displasia grave Carcinoma in Situ (CIS) | NIC III | |
| Adenocarcinomas y CIS | Anomalías de células glandulares |
INTENSIDAD DE LAS ANORMALIDADES

EN LA LIE DE BAJO GRADO LA ALTERACION EPITELIAL Y CELULAR COMPROMETE EL TERCIO INFERIOR DEL EPITELIO ESCAMOSO. EN LA LIE DE ALTO GRADO LA ALTERACION EPITELIAL Y CELULAR COMPROMETE ENTRE LOS DOS TERCIOS Y LA TOTALIDAD DEL EPITELIO ESCAMOSO.
| LIE de bajo grado | •VPH 6, 11 • Displasia Leve ( NIC I ) |
| LIE de alto grado | •VPH 16 ( condilomas planos ) • Displasia moderada, grave • Ca in situ ( NIC II ; III ) |
ACTUALMENTE LO ANTERIOR ES LO QUE COMPRENDE CUANDO NOS REFERIMOS A LAS LESIONES INTRAEPITELIALES ESCAMOSAS.
Factores de riesgo
1. Paridad > 10 ( RR 5 )
2. Raza
3. Estado socioeconómico
4. Conducta Sexual
* Inicio precoz de las relaciones
* Promiscuidad sexual > 6 ( RR 2 )
* Inicio precoz de las relaciones
* Promiscuidad sexual > 6 ( RR 2 )
5. Infección por Virus ( VPH, herpes simplex )
6. Tabaco ( RR 4 – 13 )
7. Anticonceptivos
8. Antecedentes de lesiones premalignas
9. Varón de riesgo elevado ( 4 – 5 RR )
10. Virus de la inmunodeficiencia humana
 |
Anatomía patológica NIC I
1. Ausencia de estratificación
2. Perdida de la polaridad
3. Alteraciones celulares
4. Alteraciones nucleares.
5. Aumento de las mitosis
2. Perdida de la polaridad
3. Alteraciones celulares
4. Alteraciones nucleares.
5. Aumento de las mitosis
 |
NIC II
Alteraciones similares a las NIC I, pero se extiende 2/3 de todo el espesor del epitelio
 |
NIC III
1.Perdida o ausencia de la estratificación normal y falta de polaridad celular.
2. Ausencia de estratificación y maduración.
3. Mitosis anormales.
Diagnostico
Citología -> Detecta NIC Grado de intensidad
Colposcopia -> Imágenes atípicas
Biopsia -> Método mas exacto para el Dx.
Frecuencia para la realización de citologías cervicovaginales
| Situación | Edad o momento |
| Screening inicial | 18 años o comienzo de la actividad sexual |
| Mujeres de alto riesgo | Anualmente |
| Mujeres de bajo riesgo | Después de 3 citologías anuales (-), cada 3 años |
| Exposición al DES intrautero | 14 años, menarquia, PRS cada 6-12 meses |
| Después de una Histerectomía | Cada 3 años |
| Después del tratamiento por NIC o en un Ca. invasor | Cada 3 meses durante 2 años, 6 meses durante 3 años y 1 al año |
Oncológica Ginecológico. M. Steven Piver.
Colposcopia
-
Biopsia
1. Con pinza sobre las lesiones poco extensas, visibles a la colposcopia.
2. Asa diatermina en caso de lesiones extensas y profundas.
3. Mediante legrado para no descartar lesión endocervical.
Tratamiento
LIE de bajo grado:
1. Observación
2. Métodos destructivos locales
3. A.T.A 85 %
4. 5 F.U
5. Vaporización con Láser.
| Seguimiento | Crioterapia |
| • Edad < 30 años • Citología concordante • Ausencia de NIC previo • Ausencia de inmunosupresion • VPH / alto riesgo ( - ) • Fácil seguimiento | • Evaluación CPC competente • CPC satisfactoria • No existir sospecha de invasión • Preciso excluir epitelio columnar anómalo •Garantizar seguimiento CCV+CP |
Staging classication and practice of gynaecologic cancers FIGO 2003
LIE de alto grado:
1. LLETZ
2. Conización
3. Histerectomía Ampliada
4. Braquiterapia C.I
| Conización | Histerectomía |
| - Legado endocervical CPC ( + ) - Discordancia CCV-CPC-Biopsia - Lesion penetra canal endocervical - Bx: ACA in situ o Ca invasor - Sospecha CPC lesión glandular - CCV + invasor CPC ( - ) | - ZTA muy extensa - No deseo genesico - Patología ginecológica - Solicitud de la paciente - Cervix no conizable - Lesiones recurrentes post TTo |
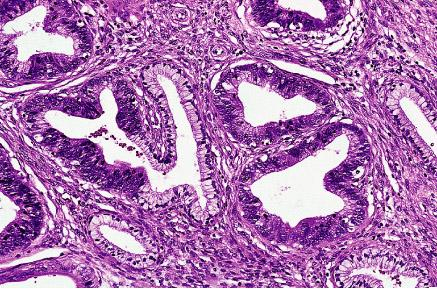
Macrocopía.

Carcinoma
cervical. Es el subtipo histológico más común de cáncer cervical y
representa aproximadamente el 80% de los casos.
El carcinoma cervical se
puede manifestar como un tumor fungoso (exofítico) o infiltrante. Los carcinomas
epidermoides están constituidos por nidos y lengüetas de epitelio escamoso
maligno, queratinizante o no queratinizante, que infiltran el estroma cervical
subyacente. Los adenocarcinomas se caracterizan por una proliferación del
epitelio glandular constituida por células endocervicales malignas con
núcleosgrandes hipercromáticos y citoplasma relativamente pobre en mucina, lo
que explica el aspecto oscuro de las glándulas, en comparación con el epitelio
endocervical normal. Los carcinomas adenoescamosos son tumores compuestos de
epitelio glandular maligno y escamoso maligno entremezclados.

Con los métodos actuales de
tratamiento se consiguen tasas de supervivencia a los 5 años de al menos el 95%
para el carcinoma en estadio Ia, de alrededor del 80 al 90% para los tumores
estadio Ib, del 75% para el estadío II y de menos del 50% para estadíos III o
más evolucionados. La mayoría de las pacientes con cáncer en estadio IV
fallecen a consecuencia de la extensión local del tumor.
No hay comentarios:
Publicar un comentario